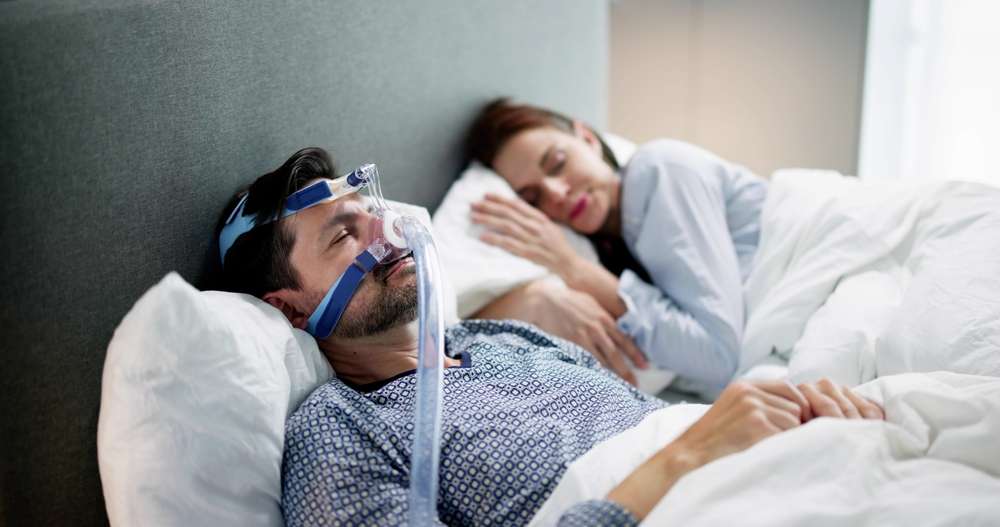
Migliorare il sonno nei pazienti con apnea notturna: una guida alla postura corretta durante il sonno
L'apnea notturna è un disturbo respiratorio che interrompe il sonno e può avere conseguenze significative sulla salute generale. Milioni di persone in Italia convivono con questa condizione, spesso senza saperlo. Una corretta gestione dell'apnea notturna richiede un approccio multidisciplinare che include modifiche dello stile di vita, trattamenti medici e, aspetto spesso sottovalutato, l'adozione di una postura adeguata durante il riposo notturno.
L’apnea ostruttiva del sonno rappresenta una delle patologie respiratorie notturne più diffuse, caratterizzata da ripetute interruzioni della respirazione durante il sonno. Queste pause respiratorie possono durare da pochi secondi a diversi minuti e si verificano quando le vie aeree superiori si ostruiscono parzialmente o completamente. La posizione assunta durante il sonno gioca un ruolo fondamentale nel determinare la gravità e la frequenza di questi episodi apneici.
La ricerca scientifica ha dimostrato che alcuni accorgimenti posturali possono ridurre significativamente i sintomi dell’apnea notturna, migliorando la qualità del sonno e riducendo i rischi associati a questa condizione. Comprendere come ottimizzare la propria posizione durante il riposo rappresenta un elemento complementare essenziale ai trattamenti medici convenzionali.
Postura corretta durante il sonno per l’apnea notturna
La posizione laterale è generalmente considerata la più favorevole per chi soffre di apnea notturna. Dormire sul fianco, preferibilmente quello sinistro, aiuta a mantenere le vie aeree aperte riducendo la probabilità che la lingua e i tessuti molli della gola collassino all’indietro. Questa posizione favorisce una respirazione più regolare e diminuisce la frequenza degli episodi apneici.
Al contrario, la posizione supina, ovvero dormire sulla schiena, tende ad aggravare i sintomi dell’apnea ostruttiva. In questa posizione, la gravità favorisce il collasso delle vie aeree superiori, aumentando le ostruzioni respiratorie. Molti pazienti sperimentano un peggioramento significativo dei sintomi quando dormono sulla schiena, con un incremento del numero di apnee per ora di sonno.
Per mantenere la posizione laterale durante tutta la notte, esistono diversi ausili pratici. Alcuni pazienti utilizzano cuscini posizionati dietro la schiena per evitare di rotolare sulla posizione supina. Altri ricorrono a dispositivi specifici come cinture con cuscinetti posteriori o magliette con tasche dorsali contenenti oggetti che rendono scomodo dormire sulla schiena.
Scelta del cuscino per i pazienti con apnea notturna
Il cuscino rappresenta un elemento cruciale nell’ottimizzazione della postura notturna per chi soffre di apnea. Un cuscino adeguato deve mantenere l’allineamento naturale della colonna vertebrale e della testa, evitando flessioni eccessive del collo che potrebbero restringere le vie aeree.
I cuscini in memory foam o lattice con altezza media sono spesso raccomandati per i pazienti con apnea notturna che dormono sul fianco. Questi materiali si adattano alla forma della testa e del collo, fornendo un supporto uniforme senza creare punti di pressione eccessiva. L’altezza del cuscino dovrebbe permettere alla testa di rimanere allineata con la colonna vertebrale, senza inclinarsi verso il basso o verso l’alto.
Per chi utilizza dispositivi CPAP (Continuous Positive Airway Pressure), esistono cuscini specificamente progettati con incavi laterali che permettono di posizionare comodamente la maschera senza interferenze. Questi cuscini specializzati facilitano l’adesione alla terapia CPAP, che rimane il trattamento gold standard per l’apnea ostruttiva del sonno moderata e severa.
È importante evitare cuscini troppo alti o troppo rigidi, che potrebbero causare un’eccessiva flessione del collo in avanti, restringendo le vie aeree. Allo stesso modo, cuscini troppo bassi o morbidi non forniscono un supporto adeguato, permettendo alla testa di inclinarsi in posizioni sfavorevoli per la respirazione.
Farmaci per l’apnea notturna
Attualmente non esistono farmaci specificamente approvati per il trattamento dell’apnea ostruttiva del sonno come terapia primaria. La gestione farmacologica dell’apnea notturna si concentra principalmente sul trattamento delle condizioni associate o dei sintomi correlati, piuttosto che sulla risoluzione diretta delle ostruzioni respiratorie.
Alcuni farmaci possono essere prescritti per gestire la sonnolenza diurna eccessiva, un sintomo comune nei pazienti con apnea non adeguatamente trattata. Tuttavia, questi farmaci non affrontano la causa sottostante del disturbo respiratorio e devono essere considerati solo come supporto complementare ai trattamenti meccanici come la CPAP o i dispositivi di avanzamento mandibolare.
È fondamentale evitare alcuni tipi di farmaci che possono peggiorare l’apnea notturna. I sedativi, i miorilassanti e alcuni farmaci per il sonno possono ridurre il tono muscolare delle vie aeree superiori, aumentando il rischio di collasso e aggravando gli episodi apneici. Anche l’alcol ha un effetto simile e dovrebbe essere evitato, specialmente nelle ore serali.
La gestione ottimale dell’apnea notturna richiede un approccio individualizzato che consideri la gravità della condizione, le caratteristiche anatomiche del paziente e le eventuali patologie associate. La perdita di peso nei pazienti in sovrappeso, il trattamento della congestione nasale e la gestione delle allergie possono contribuire significativamente al miglioramento dei sintomi.
| Approccio Terapeutico | Descrizione | Efficacia Stimata |
|---|---|---|
| Terapia CPAP | Dispositivo che mantiene le vie aeree aperte con pressione positiva continua | 80-95% di riduzione degli episodi apneici |
| Dispositivi orali | Apparecchi che avanzano la mandibola per ampliare le vie aeree | 50-70% di miglioramento nei casi lievi-moderati |
| Modifiche posturali | Dormire sul fianco con supporti adeguati | 30-50% di riduzione degli episodi in apnea posizionale |
| Chirurgia | Interventi per rimuovere ostruzioni anatomiche | Variabile, 40-60% di successo a lungo termine |
Questo articolo è fornito a scopo puramente informativo e non deve essere considerato un consiglio medico. Si prega di consultare un professionista sanitario qualificato per una guida personalizzata e un trattamento appropriato.
Strategie complementari per migliorare il sonno
Oltre alla postura e alla scelta del cuscino, diversi fattori ambientali e comportamentali possono influenzare la qualità del sonno nei pazienti con apnea notturna. Mantenere la camera da letto a una temperatura fresca, tra i 18 e i 20 gradi Celsius, favorisce un sonno più profondo e riposante. L’oscurità completa e il silenzio contribuiscono a creare un ambiente ottimale per il riposo.
L’elevazione della testata del letto di circa 10-15 centimetri può aiutare alcuni pazienti riducendo il reflusso gastroesofageo, una condizione spesso associata all’apnea notturna. Questa modifica può essere ottenuta posizionando dei rialzi sotto i piedi della testata del letto o utilizzando un materasso regolabile.
Mantenersi idratati durante il giorno, ma limitare l’assunzione di liquidi nelle ore serali, può ridurre i risvegli notturni per necessità di urinare. Evitare pasti pesanti nelle tre ore precedenti il sonno aiuta a prevenire il reflusso e il disagio addominale che potrebbero interferire con la respirazione.
L’apnea notturna è una condizione complessa che richiede un approccio terapeutico multimodale. Mentre i trattamenti medici come la CPAP rimangono fondamentali per i casi moderati e severi, le modifiche posturali e la scelta accurata del cuscino rappresentano strategie complementari efficaci che possono migliorare significativamente la qualità del sonno. Consultare uno specialista del sonno permette di sviluppare un piano terapeutico personalizzato che integri tutti gli aspetti della gestione di questo disturbo respiratorio.